تهران، بالاتر از بلوار کشاورز، جمالزاده شمالی، بن بست سرو، ساختمان پزشکان جمالزاده، طبقه اول، واحد ۲
۰۲۱۶۶۹۰۹۱۰۹
۰۹۳۵۷۱۳۵۰۲۳
۰۹۳۰۵۷۵۵۵۰۰
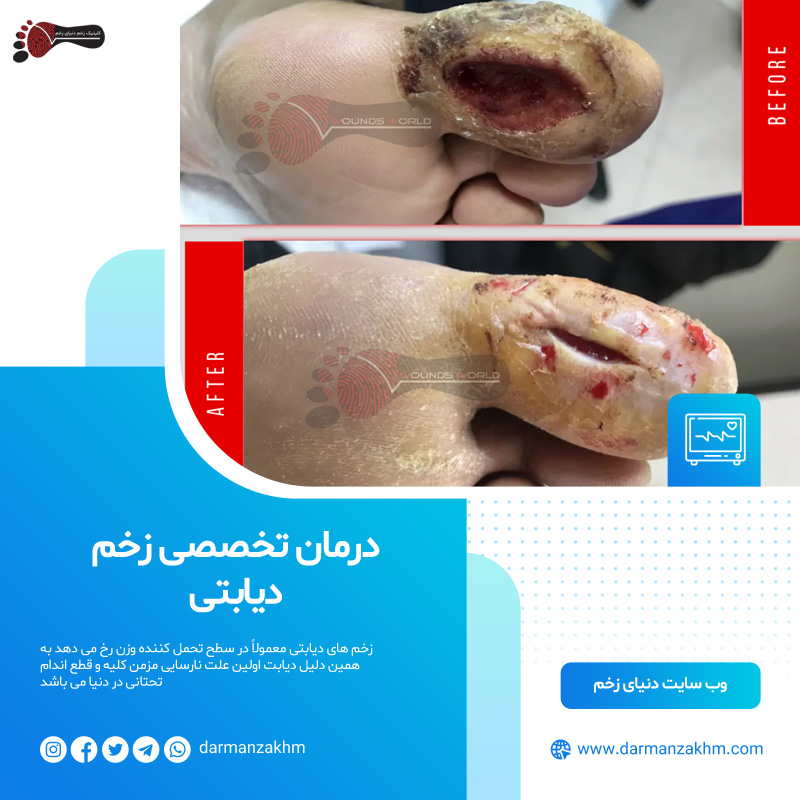
زخم پای دیابتی یکی از عوارض شایع و جدی دیابت است که میتواند منجر به عفونت، بستری شدن و حتی قطع عضو گردد.
این زخم معمولاً به صورت زخم باز و عمیقی بر روی کف پا ایجاد میشود و در اثر اختلال شدید در گردش خون ناحیه پا به وجود میآید. تقریباً 15 درصد از افراد دیابتی در طول زندگی خود دچار زخم پای دیابتی میشوند.
خطر بروز این زخمها با افزایش سن و مدت ابتلا به دیابت بیشتر میشود. همچنین کنترل ضعیف قند خون، افزایش طول مدت ابتلا به دیابت و وجود عوامل خطرساز مانند چاقی و سیگار احتمال بروز زخم پا را افزایش میدهد.
زخم های دیابتی معمولاً در سطح تحمل کننده وزن رخ می دهد به همین دلیل دیابت اولین علت نارسایی مزمن کلیه و قطع اندام تحتانی در دنیا می باشد. بدین صورت که پا یا انگشتان آن در نتیجه نوروپاتی حسی، ناهنجاری های استخوانی، فشار مستقیم، برش یا اصطکاک دچار زخم می شوند.
زخم پای دیابتی علت ۷۰% از قطع عضوهای اندام تحتانی است. هر ۳۰ ثانیه یک اندام تحتانی در سطح دنیا به این دلیل از بین می رود.
هنگامی که فرد، مبتلا به دیابت است ، بهبود زخم ها طولانی تر می شود ، که می تواند خطر عفونت و سایر عوارض را افزایش دهد. فردی که دیابت خود را به خوبی کنترل می کند می تواند سرعت بهبود زخم ها را بهبود بخشد و احتمال ابتلا به عفونت شدید را کاهش دهد.یک عفونت می تواند به بافت و استخوان نزدیک به زخم یا نقاط دورتر بدن منتقل شود.
در برخی موارد و بدون مراقبت های اضطراری ، عفونت می تواند زندگی را تهدید کند یا حتی کشنده باشد.
حتی وقتی عفونت در زخم ایجاد نشود ، بهبودی آهسته می تواند بر سلامتی و کیفیت زندگی فرد تأثیر منفی بگذارد. بریدگی یا آسیب دیدگی روی پا یا پاها می تواند راه رفتن را دشوار یا ورزش را دردناک کند.
زخم پای دیابتی بر اساس عمق، وسعت و علائم بالینی به انواع مختلفی تقسیم میشود:
فقط لایه بیرونی پوست را درگیر میکند. علائم شامل خشکی، ترکخوردگی و زخمهای کوچک است.
به لایههای عمقیتر پوست و بافت نرم زیرین نفوذ میکند. درد و ترشح زخم وجود دارد.
به دلیل آسیب اعصاب محیطی و اختلال حس درد ایجاد میشود.
با علائم التهاب، ترشح چرک، بوی بد و تب همراه است.
ناشی از اختلال شدید جریان خون است که التیام آن بسیار کند پیش میرود.
شناسایی نوع زخم برای درمان موثر و جلوگیری از عوارض خطرناک آن حائز اهمیت است.
قند خون بالا باعث آسیب جداره مویرگ ها و تخریب غلاف رشته های عصبی می شود. به تخریب اعصاب محیطی نروپاتی گفته می شود. در اثر نروپاتی و فقدان درد، بیمار متوجه آسیب های جزئی در پا نشده و سیر درمان طولانی می شود. از طرف دیگر خود نروپاتی پوست پا را خشک و شکننده می کند و استعداد ترک برداشتن پوست را افزایش می دهد. هم چنین به علت اختلال سیستم ایمنی، ساز و کار مقابله با میکروب ها در افراد دیابتی اختلال دارد و زخم افراد دیابتی در معرض عفونی شدن قرار دارد. از طرفی به علت درگیری عروقی، خونرسانی به بافت های آسیب دیده مختل است و همین ترمیم بافت را با اختلال مواجه می کند.
ناتوانی در تحمل فشار در بیماران دیابتی در اندام های تحتانی شامل آسیب هایی از این دست میشود:
{ شکل های 5-1 تا 5-18 رفرنس}
o از دست دادن حس که منجر به ناتوانی در تشخیص فشار 10 گرمی روی سطح کف پا می شود.
o از دست دادن ماهیچه های داخلی پا باعث کشیده شدن غیر طبیعی تاندون ها بر روی مفاصل و در نتیجه ناهنجاری های استخوانی می شود.
o افزایش فشار روی مفاصل تحمل کننده وزن در کف پا که منجر به محدودیت خونرسانی به بافت می شود.
o بریده شدن مکرر وخونریزی نواحی با بافت مرده و ضخیم شدن پوست به دلیل اصطحکاک مکرر که باعث آسیب رساندن به بافت زیر جلدی می شود.
o التهاب موضعی با افزایش دمای پوست پا
o افزایش خطر عفونت به دلیل بافت مرده و پاسخ ناکارآمد سیستم ایمنی بدن
o تاول های ناشی از اختلال عملکرد عصبی
بهترین روشهای درمان زخمهای دیابتی عبارتند از:
– کنترل سطح قند خون: نگهداشتن قند خون در محدوده طبیعی باعث بهبود جریان خون و تسریع التیام زخم میشود.
– بهبود جریان خون: استفاده از جوراب فشاری، قرار دادن پا در وضعیت بالاتر و ورزشهای ملایم میتواند موثر باشد.
– مراقبت بهداشتی: شستشو و پانسمان مرتب زخم با مواد ضدعفونیکننده حائز اهمیت است.
– دبریدمان: برداشتن بافتهای نکروزه و عفونی توسط جراح.
– درمانهای ترمیمی پیشرفته مانند درمان با فشار منفی یا اکسیژندرمانی.
– دارو درمانی: مسکن، آنتیبیوتیک، مواد ترمیمکننده زخم و غیره
– در موارد شدید، جراحی زخم یا آمپوتاسیون اندام
– پیشگیری از عفونت و استرس با تغذیه مناسب و کنترل قند خون
انتخاب روش مناسب بستگی به وسعت و شدت زخم دارد و باید تحت نظر پزشک صورت گیرد.
برخی از مهمترین داروهای مورد استفاده در درمان زخمهای دیابتی عبارتند از:
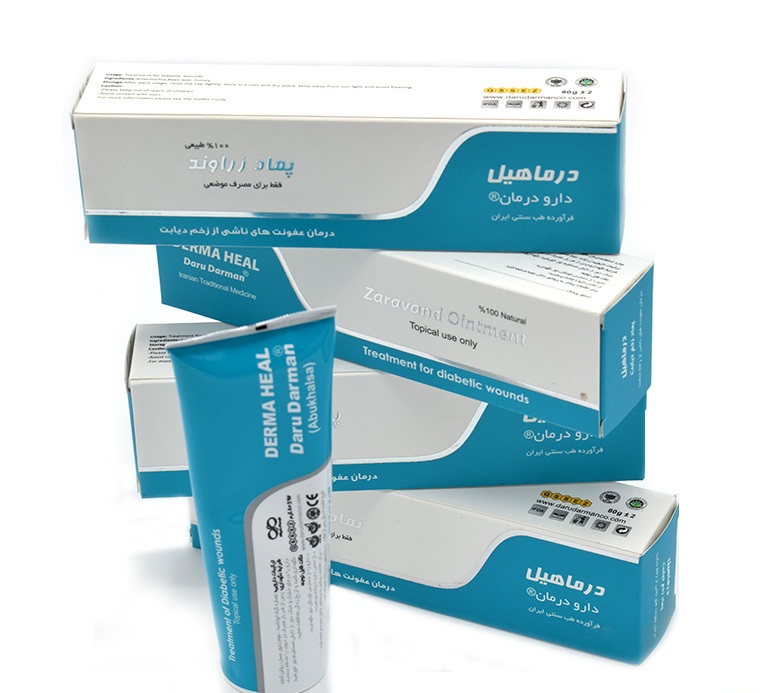
– آنتیبیوتیکها: برای درمان و پیشگیری از عفونتهای باکتریایی زخم مانند آموکسیسیلین
– مسکنها و ضدالتهابها: برای کاهش درد و التهاب مانند ایبوپروفن و دیکلوفناک
– محرکهای رشد: برای تحریک ترمیم بافتها مانند رژنراسل
– داروهای افزایشدهنده جریان خون مانند پانتولوئیک اسید
– داروهای کاهشدهنده قند خون مانند انسولین و متفورمین
– مکملهای تغذیهای مانند ویتامین C و روی برای تقویت سیستم ایمنی
– داروهای ضد انعقاد مانند آسپرین برای بهبود جریان خون
انتخاب داروهای مناسب بستگی به وضعیت زخم و شرایط بیمار دارد و باید تحت نظر پزشک صورت گیرد.
این مجموعه مراقبت از زخم که به درمان زخم های مزمن اختصاص دارد با پشتوانهای از تجربه چندساله و طیفی از متخصصان ، شامل پزشکان با تخصص های ارتوپدی، عفونی، جراحی، جراحی پلاستیک، غدد و تغذیه و پرستاران عضو سازمان جهانی زخم، استومی و بی اختیاری استرالیا و اتحادیه زخم اروپا را گرد هم می آورد، در خدمت شما بیماران گرانقدر می باشد.
تهران، بالاتر از بلوار کشاورز، جمالزاده شمالی، بن بست سرو، ساختمان پزشکان جمالزاده، طبقه اول، واحد ۲
۰۲۱۶۶۹۰۹۱۰۹
۰۹۳۵۷۱۳۵۰۲۳
۰۹۳۰۵۷۵۵۵۰۰
 درمان زخم عفونی توسط متخصصین با تجربه در مجموعه درمان زخم...
درمان زخم عفونی توسط متخصصین با تجربه در مجموعه درمان زخم... 